Magyar D (2008) Allergia és allergének a belső légtérben. Asztma és Allergia AMEGA 15(3):36-38
Allergia és allergének a belső légtérben
A beltéri levegő minősége (Indoor Air Quality, IAQ) közvetlen hatással van az egészségünkre. Jelentősége a belső térben töltött idővel együtt arányosan növekszik, elsősorban a nyugati típusú társadalmakban, ahol a zárt térben eltöltött időarány elérheti a 95%-ot. Az Egészségügyi Világszervezet Jog az egészséges belső levegőhöz címmel 2000-ben jelentést adott közre, 2007-es irányelvei között pedig kiemelten foglalkozott a nem megfelelő minőségű beltéri levegő komoly egészségügyi kockázatával. A beltéri levegőminőséget befolyásoló tényezők között bioaeroszolok (gombaspórák, pollenszemek, baktériumok, vírusok, csótány, poratka ill. háziállat eredetű allergének) és gázfázisú anyagok (szén-dioxid, szén-monoxid, ózon, radon, mikotoxinok, formaldehid, benzol, toluol, xilol, egyéb illékony szerves oldószerek, stb.) szerepelnek. A belső tér légköre gyakran más összetételű, a szennyezőanyag koncentráció pedig legalább kétszer, de esetenként akár százszor magasabb, mint a sokat hibáztatott kültéri levegőben. Ennél fogva az Egyesült Államokban az öt legfőbb egészségügyi kockázati tényező közé sorolják, ahol becslések szerint 15 millió lakos esetében a beltéri levegő az asztmás tünetek kialakulásában komoly szerepet játszik.
Egyes beltéri szennyezőanyagok önmagukban is felelősek a betegség kialakulásáért, míg más, gyengébb allergének a szenzitizáció folyamatában vesznek részt, ill. rontják a beteg állapotát, súlyosbítják az asztmás tüneteket. A betegek klinikai vizsgálatát ezért célszerű kiegészíteni a beteg környezetének allergén vizsgálatával (1. ábra). A lakótér ill. munkahely széles körű kivizsgálása jelentősen hozzájárulhat a kezelés sikeréhez. Mivel csupán a penészgombák közül több mint 80 fajt hoztak összefüggésbe a gyakoribb légzőszervi megbetegedésekkel, a környezeti allergének pontos ismerete a kezelőorvos számára fontos információt nyújt arra vonatkozóan, hogy a nagy számú lehetséges allergén közül valójában melyiknek és milyen koncentrációban van a beteg kitéve, milyen irányban érdemes a kezelést folytatni. A környezet allergénmentesítésével a tünetek előfordulása és mértéke csökkenthető, az esetleges új megbetegedések kialakulása pedig elkerülhető. A környezet vizsgálata során magát a panaszt kiváltó okot kell felkutatni és az ismeretek birtokában szakszerűen megszüntetni.
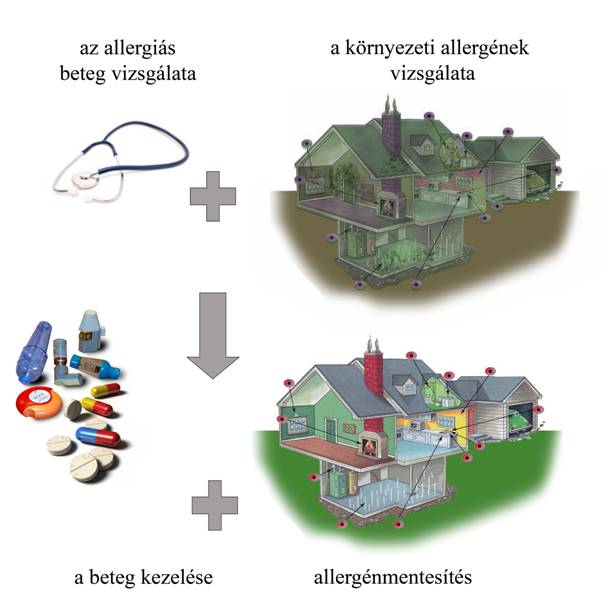 1. ábra: A betegek klinikai vizsgálatát és kezelését célszerű kiegészíteni a beteg környezetének allergén vizsgálatával és allergénmentesítésével.
1. ábra: A betegek klinikai vizsgálatát és kezelését célszerű kiegészíteni a beteg környezetének allergén vizsgálatával és allergénmentesítésével.
A rossz levegőminőségért felelős anyagok, a magas szénidoxid koncentráció és a légköri spóraszám, valamint a házipor atka allergén szintje szignifikáns összefüggést mutat. Amerikai vizsgálatok szerint a csótány és a macska eredetű allergének előfordulása szintén szignifikáns korrelációban áll a penészek jelenlétével. A fenti összefüggések helytelen lakáshasználati szokásokkal, biológiai tényezőkkel és építészeti hibákkal magyarázhatók. A helytelen lakáshasználati szokások között megemlítendő a nem megfelelő szellőztetés, mely magas por és spórakoncentrációhoz, valamint a gombák és atkák szaporodásához szükséges páratartalom (50-70%) kialakulásához vezet.
A biológiai tényezők szintén említést érdemelnek. Az ember naponta 1,5 gr hámsejtet veszít el és egy óra alatt átlagosan 75 g párát juttat a légkörbe (a főzést, fürdést, növények öntözését stb. is figyelembe véve). A nedvesség és a szerves anyagokat tartalmazó por, mely bármilyen egyenetlen felületen képes megtapadni, már kedvező feltételeket és elegendő tápanyagot biztosít az atkák és a penésztelepek megjelenéséhez. A gombák terjedését a mikofág rovarok, valamint az atkák is elősegítik. Ez utóbbiak száma a háziporban magas szintet (10-20000 db/gr) érhet el. Az atkák fonalasgombákat (Aspergillus repens) és enzimeket juttatnak a tápanyagokra az előemésztés érdekében - melyek belélegezve szintén allergén hatásúak.
Az építészeti hibák sorában leggyakoribb a nem megfelelően végrehajtott szigetelés, ahol a fal alkotóelemeinek erősen eltérő hőátbocsátási tényezője többdimenziós hőáramok, hőhídak kialakulásához és a légkör nedvességtartalmának kondenzációhoz vezet.
A beázás és a penész megjelenése jó okot ad arra, hogy az allergiás megbetegedés hátterében beltéri allergén expozíciót feltételezzünk. Ezt a megfigyelést finn kutatók is megerősítették több mint ezer, 18-25 éves tanuló bevonásával végzett vizsgálatuk során. Kimutatták, hogy a beázás és a lakásban található a penész szoros összefüggésben állt elsősorban az asztma, valamint az allergiás rhinitis és az atópiás dermatitis előfordulásával. A beázás ill. egyes penészfajok megjelenése még nem feltétlenül jelent egészségügyi kockázati tényezőt és okot komolyabb építészeti beavatkozásra, ezért szükséges a légköri spórakoncentrációt és a gombák fajösszetételét szakértők (mikológusok) bevonásával elemzeni. Ugyanis, míg bizonyos fajok csupán kisebb kellemetlenségeket (esztétikai problémákat, rossz közérzetet, dohszagot, értékcsökkenést) okoznak, addig mások komoly kárt tesznek az épületanyagokban. Főként azonban az egészségre ártalmas fajok jelenlétére kell figyelmet fordítani. Az allergiás rhinitist kiváltó gombák között a leggyakoribbak az Alternaria, Cladosporium, Dydimella, Leptosphaeria, Nectria, Paecilomyces, Pleurotus, Phoma, Verticillium és Ustilago-fajok, az asztmával az Alternaria-, míg a mikotoxinokkal kapcsolatban az Aspergillus, Fusarium, Pithomyces és Stachybotrys-fajok említendők meg. Krónikus légcsőhurut kialakulásáért Gram-negatív baktériumok endotoxinjai is felelősek lehetnek. A túlérzékenységi tüdőgyulladást (külső allergén okozta léghólyaggyulladást) Actynomycetesek és a szárnyasok szérumproteinje is kiválthatja, míg a jellegzetes foglalkozási betegség, a farmer-tüdő kialakulásában a magas koncentrációjú (106 db/m3), kis méretű (1-5 ľm) gombaspórák tehetők felelőssé.
A nemzetközi irodalom és a saját tapasztalataink alapján is különösen javasolt újszülöttek és kisgyermekek környezetét felülvizsgálni. Az élet első hónapjaiban előforduló táplálékallergiák, atópiás bőrgyógyászati tünetegyüttesek bizonyítottan ritkábbak allergénszegény beltéri környezetben. Olaszországban több mint 30 ezer kérdőív kiértékelésével végzett felmérés az kisgyermekek prevenciójára hívja fel a figyelmet. A két (7 és 13 éves) korcsoportban elvégzett vizsgálat szerint a kisgyermekek között a beázás, a penész, és a tünetek között erősebb összefüggés mutatkozott, mint az idősebbeknél. A Nemzeti Egészségügyi Akcióprogram keretében hat városban, összesen 122 lakásban végeztünk 9-11 éves iskolai tanulók ágyából házipor minavételt. Vizsgálataink szerint a házipormintákból kitenyésztett gombatelepek 17,5 %-a az erősen allergén Alternaria nemzetségbe tartozott, míg az Aspergillus fajok csupán 5,2%-ot tettek ki. A magasabb szennyezettségű minták mindegyike panel építésű lakásból származott. E vizsgálataink felhívták a figyelmet arra, hogy a lakások csaknem egyötödében a penészgombák jelentős egészségügyi kockázati tényezők lehetnek az allergiás tünetek kialakulásában.
A felnőttek esetében is fontos lehet a lakás, a hálószoba környezeti elemzése, elsősorban asztmás ill. allergiás betegek esetén. Egyes munkahelyek, kórházak és az ipari termelési folyamatok levegőminőségét szabványok írják elő, de az irodákban is javasolt biztosítani a jobb levegőminőséget. Az irodákkal kapcsolatban gyakran emlegetett beteg épület szindrómát (sick building syndrome, SBS) a WHO 1986 óta elismeri. Ebben az esetben a beltéri szennyezőanyagok egyike sem éri el az előírt egészségügyi határértéket, de hatásuk összeadódva mégis kellemetlen tüneteket (nyálkahártya és bőr irritációt, fejfájást, neuropszichiátriai zavarokat, asztma jellegű tüneteket) idéz elő egy bizonyos, a helyiségben eltöltött idő után, melyek távozáskor hamarosan eltűnnek. Vizsgálatok azt is kimutatták, hogy nőknél a Penicillium, míg férfiak esetében az Alternaria előfordulása növelte meg az SBS kockázatát. Amennyiben az irodában mérhető közepes minőségű levegővel szemben kiváló belső levegőminőséget biztosítanánk, a termelékenységet 5-10%-al lehetne növelni. További jelentős veszteséget jelent a munkaadónak az, hogy a munkavállalók összes távollétének közel 30%-át a légúti megbetegedések teszik ki. Az atópiás alkatúaknak háromszoros rizikójuk van foglalkozási allergiák létrejöttére, ami az allergén-mentes, vagy legalább is ellenôrzött, csökkentett allergén koncentrációjú munkahelyek kialakításának igényét támasztja alá. A foglalkozási allergiák esetén az allergénvizsgálat a primer prevenció lehetőségét kínálja.
A jó minőségű beltéri levegő kialakítása tehát mind egészségügyi, mind gazdasági szempontból kifizetődő. Az allergének kimutatására nemzetközileg elfogadott aerobiológiai módszerek állnak rendelkezésünkre. Az elemzéseket követően az allergénmentesítésre is részletes technológiai megoldásokat kínálunk, melyek a problémától függően különbözőek lehetnek: irányulhatnak a lakberendezésre, a kerti növényzet összetételének megváltoztatására, építészeti beavatkozásokra, stb. Az allergén kontroll az elsődleges, másodlagos és harmadlagos prevenciójónak is fontos eleme, bármely életkorban és betegségnél, akár a szenzitizálódás megakadályozásában, akár a tünetek enyhítésében, melyek súlyossága és tartóssága a legtöbb allergiás betegségnél arányosan növekszik az allergén koncentrációjával.
A fenti összefoglaló kapcsán szeretnénk felhívni a szakszerű beltéri aerobiológiai és allergénmentesítési lehetőségekre azoknak a figyelmét, akik fontosnak tartják a közös küzdelmet az allergia és az allergének ellen.
Magyar Donát Ph.D.
aerobiológus
Irodalom
1. U.S. Environmental Protection Agency and the U.S. Consumer Product Safety Commission. The Inside Story: A Guide to Indoor Air Quality. 1995; EPA Document 402-K-93-007.
2. World Health Organization. The right to healthy indoor air. Copenhagen, Regional Office for Europe. Report on a Working group meeting, Bilthoven, 15-17 May 2000, EUR/00/5020494
3. World Health Organization. Development of WHO guidelines for indoor air quality: dampness and mould. Copenhagen, Regional Office for Europe. Report on a Working group meeting, Bonn, 17-18 October 2007, EUR/07/5067585
4. U.S. Environmental Protection Agency The Total Exposure Assessment Methodology (TEAM) Study. Project Summary. 1987; EPA-600-56-87-002.
5. Chapman JA. Update on airborne mold and mold allergy. Allergy Asthma Proc 1999; 20(5):289-92.
6. Osborne M, Reponen T, Adhikari A, Cho SH, Grinshpun SA, Levin L, Bernstein DI, LeMasters G. Specific fungal exposures, allergic sensitization, and rhinitis in infants. Pediatr Allergy Immunol 2006; 17(6):450-7.
7. Magyar D. Aeromycological aspects of mycotechnology. In: Mycotechnology: Current Trends and future Prospects. Rai MK (ed.) New Delhi, I.K. International Publishing House, 2007.
8. Ren P, Jankun TM, Belanger K, Bracken MB, Leaderer BP. The relation between fungal propagules in indoor air and home characteristics. Allergy 2001; 56(5):419-24.
9. O'Connor GT, Walter M, Mitchell H, Kattan M, Morgan WJ, Gruchalla RS, Pongracic JA, Smartt E, Stout JW, Evans R, Crain EF, Burge HA. Airborne fungi in the homes of children with asthma in low-income urban communities: The Inner-City Asthma Study. J Allergy Clin Immunol 2004; 114(3):599-606.
10. Osváth P. Milyen lakás ajánlott háziporatka- allergiásoknak? Krónika 2A 2000; 3: 14-15.
11. Kilpeläinen M, Terho EO, Helenius H, Koskenvuo M. Home dampness, current allergic diseases, and respiratory infections among young adults. Thorax 2001; 56(6):462-467.
12. Garrett MH, Rayment PR, Hooper MA, Abramson MJ, Hooper BM. Indoor airborne fungal spores, house dampness and associations with environmental factors and respiratory health in children. Clin Exp Allergy 1998; 28(4):459-67.
13. Mandrioli P, Caneva G. Aerobiologia e beni culturali: metodologie e tecniche di misura. Firenze, Nardini Editore, 1998.
14. Ritschkoff A-C, Viitanen H, Koskela K. The response of building materials to mould exposure at different humidity and temperature conditions. Proceedings of Healthy Buildings 2000; 3:317-322.
15. Simon Gy, Szigeti G, Virányi F, Szabó I, Szakács Gy, Pócsi I, Vágvölgyi C, Balázs S, Szedlay G, Turóczi G. Alkalmazott mikológia. In: Jakucs E, Vajna L (eds.) Mikológia. Budapest, Agroinform kiadó, 2003.
16. Platt SD, Martin CJ, Hunt SM, Lewis CW. Damp housing, mould growth, and symptomatic health state. British Medical Journal 1989; 298(6689):1673-1678.
17. Simoni M, Lombardi E, Berti G, Rusconi F, La Grutta S, Piffer S, Petronio MG, Galassi C, Forastiere F, Viegi G; SIDRIA-2 Collaborative Group. Mould/dampness exposure at home is associated with respiratory disorders in Italian children and adolescents: the SIDRIA-2 Study. Occup Environ Med 2005; 62(9):616-22.
18. Magyar D, Erdei E, Farkas I, Páldy A, Rudnai P, Virágh Z. Lakóbelsőtéri házipor minták élő mikroflóra vizsgálata. A Magyar Higiénikusok Társasága 31. Vándorgyűlése előadásainak és posztereinek összefoglalói, 1999; 56-57.
19. Nakayama K, Morimoto K. Relationship between, lifestyle, mold and sick building syndromes in newly built dwellings in Japan. Int J Immunopathol Pharmacol 2007; 20(2):35-43.
20. Wargocki P, Wyon DP, Fanger PO. Pollution source control and ventilation improve health, comfort and productivity. Sapporo, Proceedings of Cold Climate HVAC 2000, 2002.
21. Fanger PO. A kiváló minőségű levegő biztosítása: kihívások és lehetőségek. Magyar Épületgépészet 2004; 53 (7)3-8.
22. Nékám K. Asztma és allergia prevenció: lehetôségek és lehetetlenségek. Hippocrates családorvosi és foglalkozás-egészségügyi folyóirat 2001; 3(5)301-304.
